Contato: saude@ipgo.com.br
Tel. (11) 3885-4333
Os cuidados do pré-natal após os tratamentos de fertilização não diferem muito dos cuidados de uma gestação natural, a não ser nos três primeiros meses de gestação. Estes casais necessitam de uma atenção maior pela sobrecarga emocional que trazem com eles, decorrente de frustrações anteriores e pela quantidade de medicamentos que a paciente recebe durante o tratamento. Do terceiro mês em diante, os cuidados obstétricos devem ser encarados da mesma forma que uma gestação natural, lembrando que muitas destas pacientes costumam ter patologias associadas que aumentam as chances de perdas fetais e, por isso, alguns medicamentos continuam durante boa parte da gestação. Com a indução da ovulação, etapa importante nos procedimentos de baixa, média e alta complexidade, as gestações múltiplas podem ser mais frequentes. A porcentagem de gestações múltiplas atinge 10% em ciclos induzidos com citrato de clomifeno, 10-20% em ciclos de inseminação intrauterina com resposta de mais de um folículo e 20-30% após transferência de dois embriões em ciclos de fertilização in vitro. O código de ética em reprodução assistida e o Conselho Federal de Medicina estipularam um número máximo de embriões a serem transferidos de acordo com a idade, pensando nos riscos que envolvem as gestações múltiplas, e há uma tendência mundial a selecionar-se, cada vez mais, o melhor embrião para transferência única.
Pacientes submetidas à FIV estão predispostas seis vezes mais a problemas na placentação como placenta de inserção baixa e acretismo placentário do que aquelas que geraram naturalmente. Além disso, a pré-eclampsia é 2,7 vezes mais frequente, e o risco de DPP é 2,4 vezes maior do que em gestações naturais. Entretanto, esse risco só é visto em transferências de embriões “frescos” em ciclos estimulados, pois os altos níveis de estradiol alteram a placentação e atrapalham a implantação. As mulheres que utilizam os embriões congelados nos tratamentos de fertilização não só têm chances maiores de sucesso quando comparadas àquelas que usam os embriões “frescos”, mas apresentam vantagens no desenvolvimento da gestação e no nascimento do bebê.
Vantagens da vitrificação:
• Aumento das taxas de implantação
• Aumento das taxas de gravidez em curso
• Diminuição das taxas de aborto
• Menor risco de parto prematuro
• Bebês com maior peso ao nascimento
• Menor chance de sangramento na gestação
• Menor chance de placenta prévia
Outro ponto a ser destacado é que, a cada dia, aumenta o número de mulheres com idade avançada que realizam estes tratamentos e, nestes casos, há uma maior necessidade de cuidados mais específicos, pois são mais frequentes os bebês com baixo peso, prematuridade e malformações, além de haver maior ocorrência de abortamentos, pré-eclampsia e diabetes gestacional.
Dessa forma, é necessária uma revisão nos cuidados pré-natais das pacientes. Embora em alguns casos exista uma chance maior de complicações, cada vez mais os especialistas estão se adaptando e aprendendo a cuidar melhor destas pacientes, aprimorando a assistência à mãe e aos bebês. Assim, um pré-natal bem feito e individualizado, tanto da parte médica quanto nutricional, minimiza muito os riscos dessas complicações.
Até a 6ª semana de gestação, os exames de sangue devem ser repetidos para controle do suporte hormonal (estradiol e progesterona) e, quando necessário, outros hormônios, como TSH e T4 livre, além da evolução da gravidez pelo beta-hCG, o que dará mais tranquilidade para o médico e para o casal. Os exames de rotina devem ser repetidos sempre que for necessário. São eles: hemograma completo, glicemia de jejum (algumas vezes curva glicêmica), sorologias, perfil lipídico, urina I e outros individualizados para cada caso.
No primeiro ultrassom pela via transvaginal após o beta-hCG positivo (ao redor de 5 a 7 semanas) será possível detectar um saco gestacional de diâmetro médio de 5 mm, confirmar a correta implantação e a presença da vesícula vitelínica. Já se confirma se a gestação é única ou múltipla. Na 7ª semana já é possível verificar os batimentos cardíacos do embrião.
Por ser uma gravidez proveniente de uma frustração, uma vez que, ao contrário da natureza, o casal só conseguiu a gestação por um tratamento de fertilização e, ainda, por ser em grande parte das vezes mulheres com mais idade, alguns testes são sugeridos na hipótese de o casal estar muito preocupado com o bem-estar fetal.
O rastreamento do 1º trimestre é composto pelo ultrassom morfológico do primeiro trimestre que avalia a medida de translucência nucal, a presença do osso nasal e o fluxo sanguíneo do ducto venoso e pelo perfil bioquímico materno que analisa a proteína plasmática A (PAPP-A) e a fração livre do beta-HCG (free beta hCG). Com esta tecnologia, além da rapidez quase instantânea, o diagnóstico torna-se mais preciso, pois a sensibilidade para detecção da Síndrome de Down pode chegar a 95%. O inconveniente desta avaliação é o número restrito de laboratórios habilitados para a sua execução.
ULTRASSOM MORFOLÓGICO – 1º TRIMESTRE
• Translucência nucal
A época ideal para realizar a medida da translucência nucal (TN) é entre a 11ª e a 14ª semana de gestação. Esse exame é realizado com aparelho de ultrassom convencional, porém com médico habilitado com qualificação específica para este exame. Quando essa medida está acima do valor esperado, pode ser sugestivo de uma anomalia cromossômica. Entretanto, quando isso acontece, os casais não devem ficar muito alarmados, pois apenas 30% dos fetos com TN aumentada terão realmente algum problema. É importante salientar, também, que cerca de 0,5% de fetos normais podem apresentar TN aumentada. Assim, como este é um exame de probabilidades, deve ser avaliado junto com os outros parâmetros para que se calcule o risco e se avalie a necessidade da amniocentese para, aí sim, determinar com certeza (100%) o cariótipo fetal.
• Osso nasal
Estrutura que deve estar presente já no exame ultrassonográfico do 1º trimestre (11-14 semanas). Sua ausência poderá estar relacionada a alterações cromossômicas.
• Ducto venoso
O ducto venoso é um vaso sanguíneo que conecta a veia umbilical à veia cava inferior do feto, e é facilmente identificado através da dopplervelocimetria colorida. Atualmente, em conjunto com a medida da TN, tem-se mostrado de grande valia na triagem das malformações fetais, particularmente em relação às cardiopatias. Sua análise pode ser feita tanto no mesmo exame da TN, quanto no ultrassom morfológico.
Sabemos que, quando existe alteração da TN e do fluxo no Ducto Venoso, mesmo que o cariótipo do feto seja normal, existe 65% de probabilidade de esse bebê ter algum problema cardíaco. Assim sendo, ao ser observada qualquer alteração, é obrigatória a realização da ecocardiografia fetal.
O Rastreamento da Pré-Eclâmpsia tem como objetivo a estimativa do risco que doença se desenvolva, antes de que qualquer sinal ou sintoma apareça. Permite a identificação precoce de uma gravidez com elevado risco para essa doença e aumenta a probabilidade de um melhor prognóstico para esta gravidez, deve ser realizada entre 11 e 13 semanas de idade gestacional.
Algumas condições clínicas e obstétricas são fatores de risco para o desenvolvimento de Pré Eclampsia. Em pacientes submetidas à FIV, a pré-eclampsia é 2,7 vezes mais frequente, (Entretanto, esse risco só é visto em transferências de embriões “frescos” em ciclos estimulados, pois os altos níveis de estradiol alteram a placentação e atrapalham a implantação).
Mesmo conhecendo os fatores de risco para o desenvolvimento da pré eclampsia é possível incorporar outras variáveis a esse rastreamento, possibilitando aumentar os índices de predição do risco de PE como: A dopplerfluxometria das artérias uterinas e MARCADORES BIOQUÍMICOS, INCLUINDO a proteína A plasmática associada à gestação (PAPP – A) e o fator de crescimento placentário (PIGF), e a razão sFIt – 1/PIGF.
A associação desses testes com fatores de risco materno e com a dopplervelocimetria das artérias uterinas permite predizer a ocorrência de PE precoce e de PE tardia.
NIPT (NON-INVASIVE PRENATAL TESTING)
NIPT (em português teste pré-natal não-invasivo) é um exame que pode substituir a amniocentese e faz diagnóstico de Síndrome de Down e de outras doenças genéticas. Pode ser feito já no segundo mês de gestação e analisa, pelo sangue materno, a saúde cromossômica do bebê em uma fase inicial de gestação. Tem o objetivo de obter células do DNA fetal para o diagnóstico de anomalias cromossômicas, a partir de nove semanas de gestação, sem causar danos ao feto. O exame é feito no início da gravidez, quando algumas células do feto já passaram para o sangue da mãe. Nesta fase retira-se uma pequena amostra de sangue da gestante e, a partir dela, é feita a comparação das cópias dos cromossomos estudados entre o feto, a mãe e o pai. Caso o bebê tenha três cromossomos em algum dos pares estudados (13, 18, 21, X e Y), os sinais serão evidentes para a conclusão diagnóstica. É diferente de outros testes já existentes, como a amniocentese e a biópsia do vilo corial (CVS), por não ser invasivo e conseguir informações muito precisas das principais doenças cromossômicas: Síndrome de Down (trissomia do cromossomo 21), Síndrome de Patau (trissomia do cromossomo 13), Síndrome de Edwards (trissomia do cromossomo 18), Síndrome de Klinefelter e Turner, além de revelar o sexo do feto. Este exame não coloca em risco o bem-estar do bebê, pois é um simples exame de sangue da mãe. O grande desafio até hoje era a leitura do diagnóstico com a quantidade tão pequena de DNA que circula no sangue nesta fase inicial e, por isso, só agora, depois de muitos anos de pesquisas, laboratórios ultraespecializados conseguiram esta proeza. O fato de a maioria dos resultados serem negativos trará tranquilidade ao casal por saber, de antemão, que o bebê não terá estas síndromes descritas, que são as mais frequentes. Se, infelizmente, o resultado for positivo, o casal não será surpreendido no dia do parto, com o nascimento de um filho com doenças cromossômicas. Ao contrário, terá tempo para se preparar, informar-se sobre a doença e criar um ambiente ideal para receber a criança. É importante que fique claro, neste momento, que a interrupção da gravidez é proibida pela lei e pela ética.
NIPT ampliado exame de Pré-Natal Não Invasivo Ampliado avalia, além das alterações nos cromossomos 13, 18, 21 e cromossomos sexuais (X, Y), o risco de aneuploidias em todos os outros cromossomos e de algumas síndromes genéticas mais raras, associadas a microdelações subcromossômicas, entre as quais a da deleção 1p36, a de Wolf-Hirschhorn, a de Cri-Du-Chat, a de Angelman e a de DiGeorge.
erísticas do teste: este teste genético utiliza células livres do DNA fetal que circulam no sangue materno. Ao contrário de outras células fetais que persistem por muito tempo no sangue materno após uma gravidez, as células livres do DNA fetal (ccffDNA) ficam por pouco tempo, não havendo risco de confusão do DNA do feto atual com o de gestações anteriores. Neste exame, a quantidade de 5% do DNA livre de células do feto circulantes no sangue materno já é suficiente para que alterações possam ser detectadas. Diferenças quantitativas de fragmentos do cromossomo no sangue materno podem ser usadas para distinguir fetos afetados.
do e como é realizado: o teste pode ser feito a qualquer momento, após nove semanas de gestação. Normalmente é feito entre 10-22 semanas. Para realizar o teste de triagem são necessários dois tubos de sangue. Uma amostra de DNA da mãe é utilizada como comparação com o DNA fetal, que nos dará os resultados e estimativas de risco fetal para as doenças listadas. Uma amostra do pai obtida com um cotonete, que colhe células da mucosa bucal, é opcional, pois em alguns casos pode ajudar a reduzir a necessidade de uma segunda amostra da mãe. Portanto, o ensaio é realizado apenas com o sangue (e cotonete bucal, se disponível). Este teste não pode ser feito em pacientes que estão gestando bebês múltiplos (gêmeos, trigêmeos etc.), em gestações que usaram um óvulo de doadora ou em gestações em que a mãe teve um transplante de medula óssea antes.
• O NIPT pode substituir a amniocentese? A amniocentese é um procedimento diagnóstico invasivo, pelo qual se colhe uma pequena amostra de líquido amniótico que envolve o feto no seu útero. O processo requer a inserção de uma agulha através do abdômen. Pode ser realizada a partir da 16ª ou 17ª semana de gravidez. O líquido amniótico detém células do bebê, as quais possibilitarão, após algum período de cultura, o estudo dos cromossomas, para doenças genéticas específicas. No Brasil não existe estatística, mas sabe-se que muitos casais procuram por este procedimento pelo medo de ter um bebê com problemas mentais. Entretanto, este procedimento não é isento de riscos. Mas mesmo em centros com experiência, e realizados por obstetras com treino, a ocorrência de aborto, hemorragia, infecção ou rotura de membranas é cerca de 1% do risco normal. Ou seja, uma mulher em cada 100 (1%) pode abortar espontaneamente após uma amniocentese. Não se sabe ao certo por que isso acontece, no entanto, é importante lembrar que 99 em cada 100 (99%) gravidezes seguem normalmente.
Indicações maternas: esta tecnologia foi validada em gestações únicas de alto risco para trissomias dos cromossomos 13, 18, 21, X e Y, e por isso é indicada principalmente nas seguintes situações abaixo. Entretanto, cada caso deve ser analisado individualmente para que outras possibilidades possam ser estendidas.
As principais são:
• idade materna avançada
• alterações de outros marcadores no sangue materno
• história pessoal ou familiar de aneuploidia
• ultrassom anormal
• desejo do casal que se preocupa com estas doenças
• Riscos: o teste é não-invasivo, envolvendo uma coleta de sangue materno, de forma que a gravidez não sofra riscos nem complicações decorrentes desta técnica ou outros efeitos adversos associados ao procedimento.
• Taxa de detecção e precisão: o exame NIPT fornece informações específicas sobre aneuploidias fetais. Pelo menos 99% das aneuploidias ligadas aos cromossomos citados (13, 18, 21, X e Y) podem ser detectadas usando este ensaio. Entretanto, pode haver resultados falso-positivos em aproximadamente 0,2% e, por esta razão, recomenda-se que a amniocentese ou CVS seja considerada depois de um resultado anormal para confirmar a presença de uma anormalidade cromossômica. Ultrassom morfológico fetal pode ser uma ferramenta útil para gestações que apresentam resultado positivo. O NIPT utiliza técnica de sequenciamento livre de células de DNA, diferentemente de outros como o MaterniT21TM (Sequenom), Verinata e Ariosa, que usam a técnica de massivamente paralela sequenciação (Massively Parallel Signature Sequencing – MPSS). A vantagem de sequenciamento livre de células de DNA é que a taxa de
falso-positivo é tão baixa que reduz o número de amniocenteses para clarificar a taxa de falso-positivo. Além disso, com quantidade muito baixa de DNA fetal, é possível realizar o teste sem prejudicar a sensibilidade, enquanto no MPSS, se a quantidade do DNA fetal for muito baixa, a sensibilidade do teste cai muito.
• Implicações de um resultado negativo: mesmo que o NIPT seja altamente sensível e específico, é importante lembrar que não é acertivo em 100%. Há resultados falso-negativos, portanto, um resultado negativo não pode descartar completamente um feto afetado. O laboratório pode fornecer um escore de risco, permitindo que o obstetra quantifique o risco de trissomia. Algumas vezes (0,5-7% das mulheres), o laboratório não irá obter um resultado preciso, porque existe uma quantidade insuficiente de DNA fetal na amostra (fração fetal baixa) devido a várias razões clínicas, que podem incluir a obesidade materna ou idade gestacional precoce. Em qualquer caso, o médico deverá determinar, em conjunto com o laboratório e o paciente, se é recomendável colher uma outra amostra ou, mais tarde, realizar outros exames avançados (amniocentese ou vilo corial) para confirmação diagnóstica.
• Existem quatro possibilidades na apresentação dos resultados:
1. Sem resultado (NO RESULTS). A amostra não passou o QC, e é necessário pedir à paciente uma nova amostra (sem custo, só com o custo de envio da mesma).
2. Sem resultado devido à pequena quantidade de células (NO RESULT DUE TO LOW FETAL FRACTION). Se a fração fetal é muito baixa, é necessário pedir à paciente uma nova amostra (sem custo desde que a amostra tenha sido tomada na 9ª semana da gravidez). Como é possível ver nos resultados anteriores, a tecnologia da Natera permite detectar fracções fetais até de 4%.
3. Baixo risco (LOW RISK). Determinado para cada uma das aneuploidias T21, T18, T13 e 45,X, 47,XXX, 47,XXY, 47, XYY e triploidias.
4. Alto risco (HIGH RISK). Para cada uma das aneuploidias mencionadas anteriormente. É recomendado para esta paciente fazer um teste diagnóstico por meio de amniocentese ou vilo coriônico.
QUADRO 29-1. COMPARAÇÃO DOS TESTES PRÉ-NATAIS PARA DETECÇÃO DE ANEUPLOIDIAS FETAIS
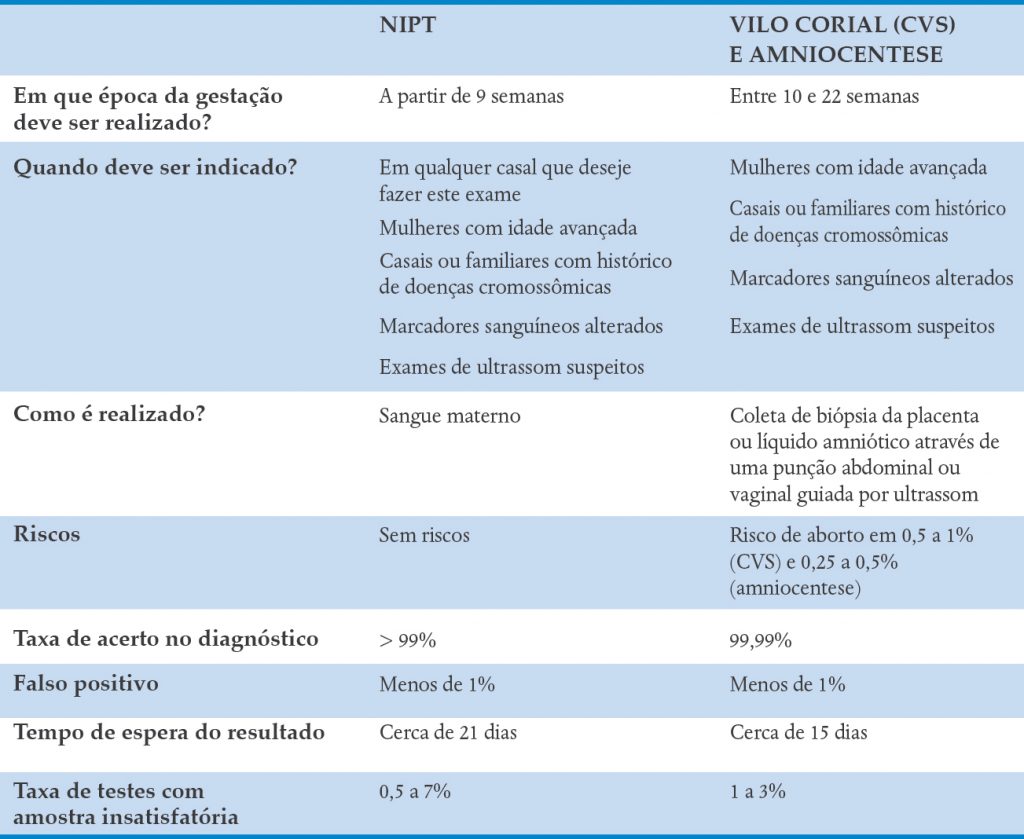
NIPT AMPLIADO
O Exame Pré-Natal Não Invasivo Ampliado avalia, além das alterações nos cromossomos 13, 18, 21 e cromossomos sexuais (X, Y), o risco de aneuploidias em todos os outros cromossomos e de algumas síndromes genéticas mais raras, associadas a microdeleções subcromossômicas, entre as quais a da deleção 1p36, a de Wolf-Hirschhorn, a de Cri-Du-Chat, a de Angelman e a de DiGeorge
ULTRASSOM MORFOLÓGICO – 2º TRIMESTRE
Estudos publicados mostram que as anomalias cardíacas representam o maior grupo de anomalias que passam despercebidas pelos exames ultrassonográficos comuns. Por isso, este tipo de alteração deve ser bem avaliada. Visando proporcionar um melhor acompanhamento das pacientes, e minimizando essas perdas diagnósticas, recomenda-se o ultrassom morfológico. Esse exame é solicitado em torno da 20ª-22ª semana de gestação. A maior capacidade de diagnóstico das malformações fetais, por meio do exame ultrassonográfico durante a gestação, não depende somente da qualidade do aparelho utilizado e da experiência do ultrassonografista, mas também da anomalia envolvida.
ULTRASSOM TRIDIMENSIONAL
Este tipo bastante atual da ultrassonografia poderá ser no futuro um bom detector de determinadas malformações, mas já é bastante útil em algumas situações. Uma vantagem do ultrassom tridimensional (3D) é a de tirar a “fantasia” que a gestante tem em relação a algumas malformações, como, por exemplo, o pé torto congênito, pois a paciente consegue ver exatamente como é o bebê. Assim, esse é um exame com muitas possibilidades a serem exploradas e com certeza poderá aumentar ainda mais o vínculo do casal com o bebê antes de nascer.
ECOCARDIOGRAFIA FETAL
A ecocardiografia fetal é um exame não invasivo realizado por um cardiologista especializado em medicina fetal que propicia o diagnóstico pré-natal de malformações cardíacas complexas. O exame é simples, analisa minuciosamente o funcionamento de cada pequena parte do coração do feto, é rápido e nada invasivo. A principal indicação é o diagnóstico precoce de anormalidades cardíacas fetais durante o pré-natal. As maiores indicações são nos casos de pacientes diabéticas, hipertensas e mulheres que utilizam medicamentos ou, ainda, quando há suspeita de alteração genética, como a Síndrome de Down. No monitor são observadas as possíveis alterações anatômicas e funcionais da circulação fetal normal.
Embora seja possível a visualização do coração no primeiro trimestre da gestação através do ultrassom transvaginal, ao redor da 13a-14a semana, as imagens obtidas não são suficientemente claras para que o exame possa ser considerado definitivo, em termos de rotina. A obtenção da visão do coração e dos grandes vasos pelo abdômen materno antes das 18 semanas, da mesma maneira, é possível em muitos casos, mas não se constitui um exame rotineiro, que permita conclusões com a fidedignidade desejável. Por isso, a idade gestacional considerada ideal para a indicação do ecocardiograma fetal situa-se entre a 20a e a 28a semanas, embora o exame possa ser realizado até o termo. Ao final da gestação, a menor mobilidade fetal e a menor quantidade relativa do líquido amniótico dificultam (embora não impeçam) a obtenção de imagens cardíacas com boa qualidade técnica. Quando o diagnóstico é realizado ainda no útero, consegue-se acompanhar a gestante, que deverá fazer exames todo mês, avaliar os riscos e programar o parto. Dependendo do caso, logo depois do nascimento o bebê é encaminhado para a UTI, são realizados novos exames, a fim de confirmar o diagnóstico, e ele fica na incubadora sendo monitorado.
PARTO PREMATURO
Uma das grandes preocupações da obstetrícia é reduzir os riscos de prematuridade, que está associada a muitas complicações neonatais. Três condutas básicas podem ajudar a evitar a prematuridade:
Comprimento do colo uterino
Estudos mostraram que uma informação que pode prevenir muitos casos de parto prematuro é a medida do colo durante o pré-natal (Figura 29-1). Algumas gestantes, com o avançar da gestação, apresentam uma redução importante no colo uterino.
FIGURA 29-1. MEDIDA DO COLO UTERINO PELO ULTRASSOM TRANSVAGINAL DURANTE A GESTAÇÃO

Progesterona micronizada via vaginal
Nessa situação, foi demonstrado que a suplementação de progesterona via vaginal pode reduzir muito a prematuridade e morbimortalidade perinatal.
Pessários
Para as pacientes com risco de parto prematuro, estudos mostraram também que o uso de pessários cervicais pode reduzir essa chance. Em mulheres com colo curto (< 25 mm), reduziu a prematuridade de 27% para 6%.
Fibronectina fetal
O teste fibronectina fetal (identificação precoce do risco de parto prematuro) é o primeiro exame bioquímico para identificar gestantes com risco de parto prematuro.
Identificada pela primeira vez por cientistas americanos em 1985, a fibronectina fetal (FFn) é uma proteína presente na placenta, que tem a função de promover a implantação do óvulo fecundado no útero. Ao final da gestação, essa proteína perde suas propriedades aderentes, permitindo, assim, o descolamento da placenta e das membranas amnióticas que envolvem o feto. A presença da fibronectina fetal na secreção vaginal da mulher é sinal de que o parto está prestes a acontecer.
É um teste de boa aplicação nas gestantes em geral, pois detecta eventuais riscos de parto prematuro mesmo que essa mulher não apresente nenhum sintoma. Infelizmente este exame nem sempre está disponível nos laboratórios para a sua execução.
EGE E SLUDGE
São outros exames que podem detectar o risco de parto prematuro. Devem ser feitos preferencialmente durante o ultrassom morfológico de segundo trimestre (20 a 22 semanas de gestação) e são representados por imagens ultrassonográficas.
O EGE (Eco Glandular Endocervical) consiste na avaliação das glândulas que estão normalmente no colo uterino (ou canal cervical), região terminal do útero que está em contato com a vagina e que se dilata durante o parto. Quando estas glândulas deixam de ser visibilizadas pelo ultrassom, significa que está havendo um processo de maturação antecipada do colo uterino e por isto há um maior risco de parto prematuro.
O SLUDGE (pontos hiperecogênicos ou “reluzentes” na cavidade uterina, semelhante a um “barro” do líquido amniótico – sludge é uma palavra do idioma inglês que significa em português barro, lama) mostra um depósito de pontos em massa próximos ao canal cervical e está também relacionado a processos infecciosos dentro do útero, próximo ao bebê (corioamnioite). Estes marcadores devem ser avaliados juntamente com o comprimento do colo uterino, que já vem sendo realizado há algum tempo pela maioria das clínicas de ultrassom.
O EGE e o SLUDGE, em conjunto com outros, podem alcançar até 80% do diagnóstico precoce de risco de parto prematuro e, com isto, medidas preventivas poderão ser tomadas e as complicações evitadas.
MONITORAGEM FETAL – CARDIOTOCOGRAFIA ANTEPARTO E INTRAPARTO
É o registro da frequência cardíaca fetal (como em um eletrocardiograma) dos movimentos do feto e das contrações uterinas. Esses registros são realizados por um aparelho colocado sobre o útero gravídico da mãe. Deve ser realizado em repouso, nas últimas semanas de gestação e no próprio consultório, ou então no período intraparto – durante as contrações do trabalho de parto –, quando a paciente já está internada na maternidade. Os traçados são colocados simultaneamente num gráfico, e a interpretação nos dá uma ideia da vitalidade fetal, podendo ser detectado até mesmo a existência de cordão umbilical ao redor do pescoço do bebê (circular), além de outras alterações que colocam em risco a gestação.
TESTES DO BEM-ESTAR FETAL
Perfil biofísico fetal
É a análise do comportamento fetal realizada através do ultrassom que verifica, minuciosamente, quatro a cinco comportamentos do feto:
1. movimentos respiratórios;
2. volume do líquido amniótico;
3. movimentos fetais;
4. tono fetal (extensão e flexão dos membros);
5. cardiotocografia.
Esse exame dura cerca de 30 minutos e dá notas para cada um dos itens relacionados acima. O somatório dos pontos nos dá a média do bem-estar fetal.
Dopplerfluxometria fetal
A dopplerfluxometria fetal estuda o fluxo vascular e reflete a qualidade da circulação materno-fetal e placentária. Tem importância fundamental no diagnóstico do restrição do crescimento intrauterino (RCIU) e na avaliação do bem-estar fetal. É um recurso que deve estar disponível durante o pré-natal.
A GESTAÇÃO GEMELAR
A preocupação da gestação gemelar é estar associada a maiores taxas de abortamento, parto prematuro, hemorragias pós-parto, baixo peso, síndrome de transfusão feto-fetal, heperemese gravídica, síndrome hipertensiva e alterações do líquido amniótico, e por isso merece cuidados especiais.
Desde o início da gestação é recomendável medidas seriadas do colo do útero pelo risco de incompetência istmo cervical. Um ponto ainda bastante controverso é a necessidade de se realizar cerclagem uterina de rotina nas gestações múltiplas. A maior parte dos trabalhos científicos mostra que esta conduta não é obrigatória, portanto, deve ser feita apenas em casos selecionados. Após o sexto mês, o repouso é altamente recomendável, o que proporciona aumento do aporte sanguíneo ao útero e melhor desenvolvimento fetal, além de diminuir as chances de prematuridade. A avaliação do crescimento intraútero deve ser realizada com maior frequência do que na gestação única. Como não existem tabelas de normalidade para peso e medidas de múltiplos, o mais importante é a análise comparativa no decorrer da gestação, ou seja, acompanhar cada bebê individualmente e observar se está havendo desaceleração no ganho de peso de cada um deles. Nem sempre um bebê pequeno representa um retardo de crescimento, pode ser apenas uma medida de adaptação para promover maturidade. É sempre importante avaliar vários parâmetros além do peso, como o perfil biofísico fetal e a dopplervelocimetria, antes de decidir pela resolução do parto.
Na gestação com gêmeos idênticos, existe maior probabilidade de síndrome de transfusão feto-fetal, o que deve ser sempre motivo de atenção do ultrassonografista.
No terceiro trimestre, a administração de corticosteroides para acelerar a maturação pulmonar é um ponto importante a ser enfatizado, assim como o uso de progesterona micronizada intravaginal até 32/34 semanas de gestação e os inibidores da contração uterina, apesar de este último ser um ponto controverso e não recomendado de rotina. Em relação ao tipo de parto (normal ou cesárea), a conduta deverá ser obstétrica, mas nas gestações múltiplas a tendência é a cesariana, pois geralmente um ou mais bebês estão em posições desfavoráveis para o nascimento por via vaginal. O cansaço é muito comum nestas pacientes. É recomendado incluir técnicas de relaxamento (alongamento, ioga, massagem) durante a semana, o que, além de combater o estresse, melhora a qualidade do sono. O jejum pode levar ao aumento de uma substância chamada prostaglandina, que parece estar associada ao trabalho de parto prematuro. Assim, é importante o controle da ingestão de carboidratos.
A quantidade de proteína também deve ser maior, em torno de 200 g a 225 g ao dia (para gestação única este valor é de 110 g). Os principais minerais que devem estar incluídos na dieta são: ferro, cálcio, magnésio e zinco. Assim como a falta destes elementos pode acarretar problemas, o mesmo é observado quando ingeridos em excesso, por isso a importância do acompanhamento nutricional.
A melhor maneira de garantir a presença adequada destes elementos é com uma dieta balanceada, e não com suplementos. As necessidades nutricionais estão aumentadas na gestação múltipla, portanto, sempre que possível, deve-se realizar acompanhamento dietético com nutricionista. O ganho de peso ideal nestes casos gira em torno de 12 a 15 kg para gêmeos e 15 a 18 kg para trigêmeos.
A anemia, bem como a carência de outros elementos, é mais frequente nas gestações múltiplas em relação à gestação única. Assim, é fundamental a ingestão de uma dieta balanceada, bem como de suplementos vitamínicos. Exceções estão relacionadas às gestações com necessidades especiais como uso de corticoides por problemas imunológicos ou uso de heparina por trombofilias existentes. Esses casos devem ser individualizados e acompanhados rigorosamente.
O casal submetido a qualquer processo de reprodução assistida passa por um grande estresse psicológico e deve receber suporte neste sentido. É importantíssimo que se sintam seguro e acolhido pelo obstetra ou pela equipe médica que irá atendê-lo no momento do parto.
